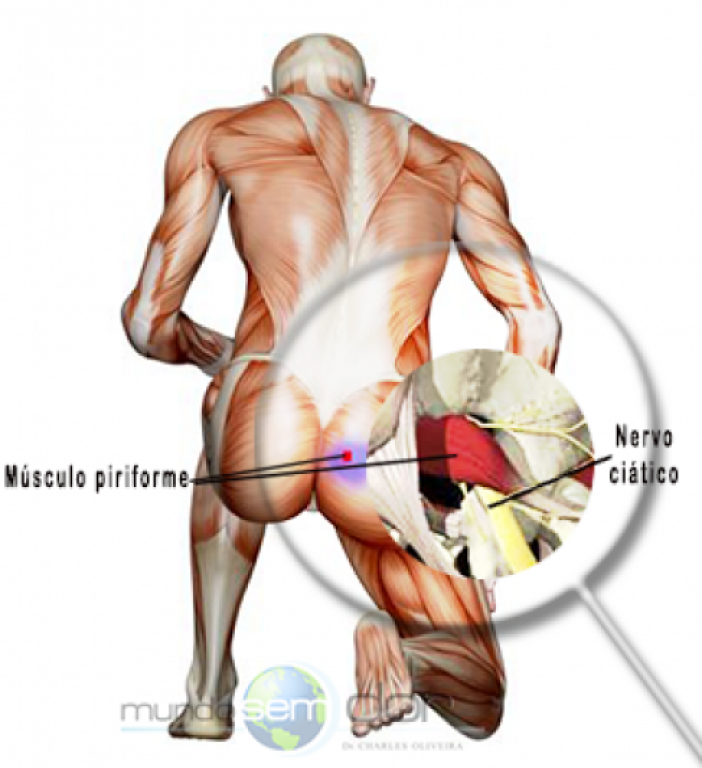
O músculo piriforme é um dos músculos pequenos e estreitos localizado na região profunda do glúteo, e permite a rotação externa da perna. Estende-se desde a base da coluna, no sacro, conectando-se com o fêmur aproximadamente onde fica a dobra da nádega. O nervo ciático, que sai da coluna, passa dentro deste músculo ou abaixo dele.
É uma condição neuromuscular pouco comum em que o nervo ciático – o maior nervo do corpo – fica comprimido, incarcerado ou irritado. É uma neurite (inflamação do nervo) na parte proximal do nervo ciático. A compressão ou encarceramento deste nervo pelo músculo piriforme, devido a espasmo e/ou contratura, causa dor, que costuma ser descrita como formigamento, queimação ou parestesia.
A dor pode ocorrer na cóccix, quadril, glúteo, virilha, coxa ou parte distal da perna (irradia ao longo da perna). Como podem ver, não há um local preciso. Há piora da dor quando a pessoa fica sentado por muito tempo, sobe escadas, caminha, ou corre.
O primeiro a descrever a síndrome do piriforme foi Yeoman, em 1928, que chamou a condição de periartrite da articulação sacroilíaca anterior. A história desta síndrome origina em uma das muitas causas de dor lombar e dor na perna. Foi descoberto que muitos pacientes que haviam passado por cirurgias mal sucedidas na região lombossacral tinham na verdade a síndrome do piriforme.
Tanto parece com a ciática que às vezes é chamado de pseudociática (“falsa ciática”).
A primeira descrição desta patologia foi feita no ano de 1928, por Yeoman. No entanto, somente em 1947 foi que esta síndrome foi descrita na literatura com maiores detalhes, por Robinson. Este, por sua vez, nomeou a patologia de síndrome, pois relatou seis achados que compunham o quadro:
Possui função primária de rotação externa do quadril e abdução do mesmo. Na maior parte dos indivíduos, o nervo ciático passa por baixo desse músculo; contudo, em uma pequena parcela da população (aproximadamente 10%), o primeiro passa através do segundo, aumentando a predisposição para o surgimento da síndrome.
Causas
- Forma primária – pode resultar de anomalias musculares com hipertrofia, de fibrose ou de alterações anatômicas (parciais ou totais) do nervo, dor miosfascial e miosite, entre várias outras causas.
- Forma secundária – pode resultar, por exemplo, de hiperlordose, de traumatismos na região sacro-ilíaca e glútea (ex. prótese total do quadril), de pseudo-aneurismas da artéria glútea inferior, hematomas ou de esforço físico exagerado. Quando se apresenta em ambos os lados, pode estar relacionado com a imobilização prolongada, com flexão da coxa, no período pós-cirúrgico.
Sintomas
Seus sintomas são muito parecidos com ou praticamente indistinguíveis da dor ciática. O paciente pode sentir dor na coluna e na perna. Pode ter aumento da dor quando a coxa é movimentada para fora.
Diagnóstico
Como os sintomas são muito parecidos com os da dor lombar ou da dor ciática, para chegar a um diagnóstico, é fundamental levar em conta a história do paciente e o exame físico. Existe pouca informação na literatura (médica) sobre a síndrome do piriforme, em comparação com o que se sabe da hérnia de disco ou ciática, por exemplo, mas, há consenso sobre os achados clínicos que caracterizam a síndrome.
Exames com imagens como raio-X, tomografia computadorizada ou ressonância nuclear magnética da coluna podem excluir a possibilidade de patologia vertebral/radiculopatia. O raio-X sozinho não consegue mostrar se o nervo está irritado na região do músculo piriforme.
Exame diagnóstico com ultrassonografia é capaz de mostrar a morfologia do músculo piriforme, e assim ajudar em detectar anormalidades, enquanto a termografia infravermelha pode indicar focos de inflamação.
Tratamento
- Correção de fatores biomecânicos desencadeadores da síndrome;
- O tratamento pode ser fisioterápico, com repouso, gelo, alongamento e massagem. Seu médico pode também receitar um antiinflamatório ou um relaxante muscular. É aconselhável interromper as atividades de correr ou caminhar e modificar as atividades. No caso de atletas, o retorno precoce às atividades pode agravar a lesão. A Fisioterapia que deve vir acompanhada de aconselhamento do paciente a respeito de exercícios domiciliares que podem ajudar a potencializar a abordagem fisioterapêutica;
- Injeções locais de esteroides;
- Injeção de toxina botulínica pode auxiliar no alívio da dor;
- Cirurgia exploratória do nervo ciático;
- Tenotomia do músculo piriforme, realizada somente em último caso.
- A melhor maneira de prevenir a síndrome do piriforme é mantendo os músculos, que participam do movimento de adução e abdução, alongados e fortalecidos. Além disso, antes de praticar qualquer atividade física, é de extrema importância realizar aquecimento adequado.
Procedimentos intervencionistas
Quando a dor é refratária, ou seja, continua mesmo após o tratamento conservador, a próxima indicação na escada analgésica é a técnica intervencionista de infiltração com anestésico local. Caso a dor retorne, pode ser utilizada a toxina botulínica no músculo piriforme.
Em último caso, pode requerer cirurgia minimamente invasiva, que consiste na ressecção do músculo piriforme ou do tendão para liberação do nervo.
Qual é o prognóstico?
Geralmente é bom. Uma vez que os sintomas da condição são tratados, a pessoa pode retomar suas atividades. Em alguns casos, seu programa de exercícios pode precisar de modificações para reduzir a possibilidade de recorrência ou piora.
Prevenção – pode se prevenir contra esta condição praticando esportes ou exercitando-se sem demandas excessivas sobre os glúteos.
Até o momento não existe um consenso entre os pesquisadores a respeito de uma causa comum do surgimento desta patologia. Em metade dos casos, há histórico de traumas na região pélvica ou glútea. O trauma pode ocasionar inflamação, edema e espasmo do músculo piriforme, levando a compressão do nervo contra o ísquio. As inflamações crônicas do piriforme habitualmente são consequentes de uma variação anatômica, como, por exemplo, a passagem anormal do nervo ciático através do músculo piriforme. Outra possível causa são infecções.
Os pacientes relatam a presença de uma dor profunda na região glútea que queima e, normalmente, desce pela perna. Esta dor pode intensificar-se durante o movimento de abdução da coxa.